

Wir freuen uns auf Ihren Anruf
Wir sind gerne für Sie da.
Einleitung
Die meisten Menschen haben im Laufe des Lebens irgendwann mit Schmerzen im unteren Rücken zu tun. Rückenschmerzen sind in der Regel „unspezifisch“. Das bedeutet, dass sie sich nicht auf eine einzelne Ursache zurückführen lassen. Wenn der Rücken wehtut, kann das viele Gründe haben – denn im Rücken liegen viele Strukturen dicht beieinander und arbeiten eng zusammen. Dazu gehören Muskeln, Faszien, Bänder und Wirbelgelenke. Neben Bewegungsmangel oder körperlicher Überlastung können auch psychischer Stress und Überforderung zu Rückenbeschwerden beitragen – etwa, indem sie zu Verspannungen führen.
Weil oft mehrere Ursachen zusammenspielen, erlauben auch bildgebende Untersuchungen wie eine Magnetresonanz-Tomografie (MRT) meist keine sichere Diagnose. Fachleute raten deshalb davon ab, routinemäßig den Rücken zu durchleuchten.
Für Menschen, die dauerhaft oder immer wieder mit Rückenschmerzen zu tun haben, kann es frustrierend sein, wenn sich keine eindeutige Ursache festmachen lässt. Die gute Nachricht ist, dass man trotzdem etwas gegen die Schmerzen tun kann. Am wichtigsten sind ein aktiver Alltag und gezielte Übungen. Oft hilft es auch, zu wissen, dass unspezifische Rückenschmerzen nicht bedeuten, dass der Rücken verletzt ist. Man braucht also keine Angst vor Bewegung zu haben.
Auf einen Blick
- Rückenschmerzen sind unangenehm, aber fast immer ungefährlich.
- Meist verschwinden sie innerhalb einiger Tage oder Wochen von selbst wieder.
- Wichtig ist, in Bewegung zu bleiben – das hilft am besten gegen die Schmerzen.
- Gezieltes Training stärkt den Rücken, wirkt Schmerzen entgegen und beugt erneuten Rückenproblemen vor.
- Kurzzeitig können auch Schmerzmittel wie Ibuprofen Linderung bringen.
- Untersuchungen wie eine MRT sind meist nicht nötig und oft auch nicht aussagekräftig.
Wichtig ist:
Rückenschmerzen haben nur sehr selten eine ernsthafte Ursache. Mögliche Anzeichen sind Probleme beim Wasserlassen oder mit dem Stuhlgang, Taubheit im Genitalbereich, Lähmungen der Beinmuskeln, Fieber, Schüttelfrost oder ein unerklärlicher Gewichtsverlust. Bei solchen Beschwerden sollte man schnell zur Ärztin oder zum Arzt gehen oder ein Krankenhaus aufsuchen.
Symptome
Unspezifische Kreuzschmerzen sind die häufigste Form von Rückenschmerzen. Davon spricht man, wenn
- die Schmerzen im unteren Bereich des Rückens auftreten, also zwischen Rippenansatz und Gesäß, und
- es keine Hinweise auf ein anderes Problem gibt – wie zum Beispiel starke, ins Bein ausstrahlende Schmerzen oder neu aufgetretene Lähmungen der Beinmuskeln.
Die Schmerzen sind meist mit Muskelverspannungen, oft auch mit Bewegungseinschränkungen verbunden. Manchmal kommen Schmerzen im Oberschenkel hinzu. Sie sind aber in der Regel weniger stark als die Rückenschmerzen.
Heftige Schmerzen, die aus heiterem Himmel plötzlich ins Kreuz fahren, werden auch Hexenschuss (Lumbago) genannt. Die Ursache ist eine vorübergehende Reizung im unteren Rücken. Ein Hexenschuss kann zwar sehr wehtun und vorübergehend die Beweglichkeit einschränken. Er ist aber nicht gefährlich und bessert sich meist innerhalb einiger Tage deutlich.
Ursachen und Risikofaktoren
Bei über 85 % der Menschen mit Rückenschmerzen lässt sich keine eindeutige Ursache für die Beschwerden finden. Solche unspezifischen Rückenschmerzen können zum Beispiel von folgenden Faktoren ausgelöst werden:
- Bewegungsmangel
- Fehlbelastung durch langes unbewegliches Sitzen
- einseitige oder ungewohnte schwere körperliche Arbeit
- schwache Rumpfmuskulatur
- Muskelverspannungen (auch infolge einer Fehlbelastung)
- psychische Belastungen wie Stress am Arbeitsplatz, finanzielle oder familiäre Sorgen, ausgeprägte Ängstlichkeit oder Selbstzweifel, Erkrankungen wie Depressionen
- Veränderungen der Schmerzwahrnehmung im zentralen Nervensystem, die chronische Schmerzen verursachen können
- familiäre Veranlagung
Manchmal haben Rückenschmerzen aber auch eine eindeutige Ursache, etwa einen Bandscheibenvorfall – dann spricht man von spezifischen Rückenschmerzen. Sie äußern sich oft durch bestimmte Symptome, wie ins Bein ausstrahlende Schmerzen oder Taubheitsgefühle. Wenn ein Verdacht auf eine solche Ursache besteht, kann eine bildgebende Untersuchung wie eine Magnetresonanz-Tomografie (MRT) sinnvoll sein – vor allem, wenn die Beschwerden mehrere Wochen anhalten.
Die folgende Tabelle gibt einen Überblick über mögliche spezifische Ursachen von Rückenschmerzen und die jeweils typischen Beschwerden.
| Was ist das? | Typische Beschwerden | |
|---|---|---|
| akuter Bandscheibenvorfall |
|
|
| Facettensyndrom (Facettenarthrose) |
|
|
| Morbus Bechterew |
|
|
| Skoliose |
|
|
| Spinalkanalstenose |
|
|
| Wirbelbrüche |
|
|
Gelegentlich haben Rückenschmerzen Ursachen, die nichts mit der Wirbelsäule oder den Muskeln und Bändern im Rücken zu tun haben. Dazu gehören zum Beispiel Nierensteine, eine Bauchspeicheldrüsen- oder Gallenblasenentzündung, eine Endometriose oder eine Gürtelrose.
Verlauf
Meistens klingen unspezifische Schmerzen im unteren Rücken auch ohne Behandlung innerhalb einiger Tage oder Wochen wieder ab – oder bessern sich zumindest deutlich. Viele Menschen haben aber immer wieder damit zu tun: In Studien traten bei bis zur Hälfte der Betroffenen innerhalb eines Jahres erneut Kreuzschmerzen auf.
Bei manchen Menschen sind die Beschwerden hartnäckiger und bessern sich nur langsam über viele Monate. Oder sie werden chronisch, bleiben also länger bestehen oder kehren immer wieder.
Chronische Kreuzschmerzen können ganz unterschiedlich ausgeprägt sein, zum Beispiel:
- mal mehr, mal weniger stark
- leicht, aber ständig spürbar
- stark und über längere Zeit anhaltend
Wie sich Kreuzschmerzen bei einem Menschen entwickeln, lässt sich nicht sicher vorhersagen.
Diagnose
Um einen Notfall oder eine andere Erkrankung auszuschließen, stellt die Hausärztin oder der Orthopäde zunächst einige Fragen wie:
- Wo genau schmerzt es?
- Treten die Kreuzschmerzen zum ersten Mal oder wiederholt auf?
- Kommen andere Beschwerden wie Taubheitsgefühle oder Lähmungserscheinungen hinzu?
- Schmerzt der Rücken nur bei Bewegung oder auch in Ruhe und im Liegen?
- Ging den Beschwerden ein Unfall voraus?
- Nimmt man dauerhaft bestimmte Medikamente wie beispielsweise Kortisonpräparate?
- Bestehen weitere Erkrankungen?
Zudem fragt die Ärztin oder der Arzt nach körperlichen und psychischen Belastungen, die ebenfalls eine Rolle spielen können – sowie danach, wie viel Ausgleich man hat, etwa durch Sport oder Entspannung.
Im Rahmen einer körperlichen Untersuchung werden zum Beispiel die Muskeln am Rücken auf schmerzhafte oder verspannte Stellen abgetastet, Reflexe getestet und die Beweglichkeit geprüft.
Durch das Gespräch und die körperliche Untersuchung lässt sich ein ernsthaftes gesundheitliches Problem meistens bereits ausschließen. Dann sind keine weiteren Untersuchungen nötig. Bei Hinweisen auf konkrete Probleme wie einen Knochenbruch oder einen Bandscheibenvorfall können weitere Untersuchungen wie Röntgen, eine Computer-Tomografie (CT) oder eine Magnetresonanz-Tomografie (MRT) sinnvoll sein. Auch bei Beschwerden, die nach Wochen noch nicht nachgelassen haben oder sich verschlechtern, werden manchmal weitere Untersuchungen empfohlen.
Medizinische Fachgesellschaften raten aber davon ab, den Rücken routinemäßig zu durchleuchten. Der Grund: Bildgebende Untersuchungen wie eine MRT zeigen auch bei vielen Menschen ohne Rückenbeschwerden Auffälligkeiten an Knochen oder Bandscheiben. Dabei handelt es sich in der Regel um ganz normale, meist altersbedingte Veränderungen. Studien, in denen Erwachsene mittels MRT untersucht wurden, zeigen zum Beispiel: Etwa 20 % aller 20- bis 40-Jährigen und mehr als 80 % aller über 70-Jährigen haben eine vorgewölbte Bandscheibe – aber gar keine Rückenschmerzen.
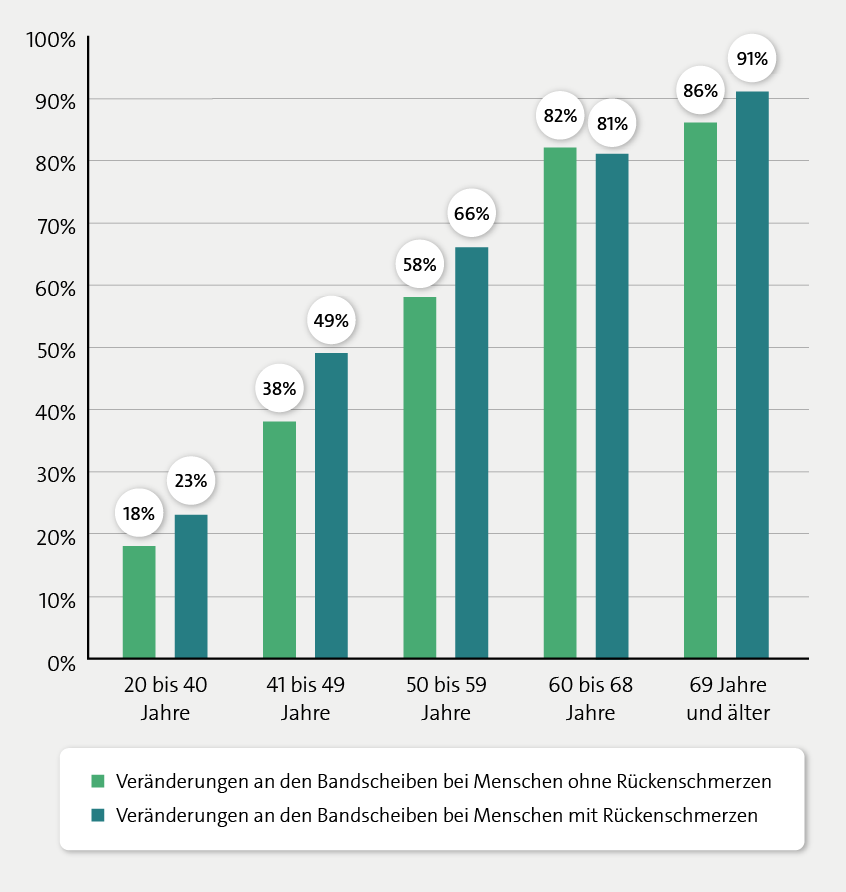
Veränderungen an den Bandscheiben bei Menschen mit und ohne Rückenschmerzen
Wenn bildgebende Untersuchungen einen vermeintlichen Grund für die Kreuzschmerzen zeigen, der tatsächlich gar nichts mit den Beschwerden zu tun hat, kann das zu unnötigen oder falschen Behandlungen führen. Manche Menschen verunsichert es auch, wenn in einem MRT harmlose, altersbedingte Auffälligkeiten entdeckt werden. Sie vertrauen ihrem Rücken dann nicht mehr und vermeiden Bewegung oder Belastungen – was die Rückenbeschwerden noch verstärken kann.
Vorbeugung
Viele Menschen haben immer wieder mit Rückenschmerzen zu tun. Regelmäßige Bewegung ist die wirksamste Möglichkeit, wiederkehrenden Schmerzen im unteren Rücken vorzubeugen. Mehrere Studien zeigen, dass sich die Häufigkeit der Schmerzphasen dadurch fast halbieren lässt:
- Ohne Training bekamen etwa 50 von 100 Menschen innerhalb eines Jahres erneut Kreuzschmerzen.
- Mit Training bekamen etwa 30 von 100 Menschen innerhalb eines Jahres erneut Kreuzschmerzen.
Wer sich mit Sport schwertut, kann die Häufigkeit von Rückenschmerzen durch regelmäßige Spaziergänge fast genauso gut senken. Das hat eine große Studie gezeigt, in der die Teilnehmenden dazu angeleitet wurden, möglichst fünfmal pro Woche für eine halbe Stunde spazieren zu gehen.
Wichtig ist, auch längerfristig am Ball zu bleiben – und sich bewusst zu sein, dass Bewegung keinen hundertprozentigen Schutz vor Rückenschmerzen bietet, aber ihre Häufigkeit und Intensität senken kann. Wer also trotz regelmäßiger Bewegung wieder Beschwerden bekommt, sollte sich davon nicht entmutigen lassen.
Behandlung
Wie man mit Rückenschmerzen am besten umgeht, hängt unter anderem davon ab, ob sie akut aufgetreten sind oder bereits lange anhalten. Eine Operation ist bei Rückenschmerzen ohne klare Ursache fast nie sinnvoll.
Akute Rückenschmerzen
Bei starken akuten Rückenschmerzen – zum Beispiel bei einem Hexenschuss – sollte man vorübergehend auf schweres Heben verzichten und beim Bücken vorsichtig sein. Wichtig ist aber, so gut es geht aktiv zu bleiben. Dazu gehört, möglichst normal seinem Alltag nachzugehen, zum Beispiel bei der Arbeit nicht lange unbeweglich zu sitzen und längeres Liegen zu vermeiden. Auch leichte Bewegung wie zum Beispiel beim Spazierengehen, Schwimmen oder durch auflockernde Übungen ist sinnvoll.
Akute Rückenschmerzen klingen fast immer von selbst wieder ab. Manche Menschen empfinden Wärmeanwendungen – zum Beispiel Wärmflaschen oder -kissen – als wohltuend. Entzündungshemmende Schmerzmittel wie Ibuprofen können manchmal ebenfalls helfen. Sie werden aber nur für kurze Zeit empfohlen (maximal zwei Wochen).
Chronische Rückenschmerzen
Über 200 Studien zeigen, dass Bewegung auch bei chronischen Kreuzschmerzen die wirksamste Behandlung ist. Zu den vielen Bewegungs- und Trainingsarten, die sich als nützlich erwiesen haben, gehören:
- Übungen zur Stabilisierung der Bauch-, Rücken- und Beckenmuskulatur
- Kraft- und Haltungstraining für den ganzen Körper
- Pilates und Yoga
Am besten sucht man sich eine Bewegungsform aus, die zur eigenen Situation und Vorliebe passt und zu der man sich auch längerfristig motivieren kann. Oft wird ein Teil der Kosten für ein Bewegungstraining von der gesetzlichen Kranken- oder Rentenversicherung übernommen: zum Beispiel für Apps auf Rezept (sogenannte digitale Gesundheitsanwendungen, kurz DiGA), aber auch für eine Physiotherapie, Präventions- und Bewegungskurse oder Rehasport in der Gruppe.
Medikamente werden nur ergänzend empfohlen und sollten wegen ihrer Risiken möglichst nicht dauerhaft eingenommen werden. Bei manchen Menschen haben sich Achtsamkeitstraining und Entspannungsübungen wie die Muskelentspannung nach Jacobson als hilfreich erwiesen. Ein solches aktives Entspannen kann auch im Anschluss an ein Bewegungstraining stattfinden.
Darüber hinaus gibt es ein großes Angebot an sogenannten passiven Behandlungen. Dazu gehören Akupunktur, Massagen, Mobilisation oder Manipulation der Wirbelsäule, Osteopathie, Schuheinlagen, Ultraschall- und Laserbehandlungen sowie die transkutane elektrische Nervenstimulation (TENS). Die meisten passiven Behandlungen sind nicht sehr wirksam, helfen nur kurzfristig oder sind bislang nicht ausreichend untersucht. Fachleute empfehlen sie deshalb allenfalls ergänzend zu anderen Behandlungen.
Bei chronischen Rückenschmerzen kommt auch eine kognitive Verhaltenstherapie infrage. Das ist eine Methode aus der Psychotherapie, die auch zur Behandlung chronischer Schmerzen eingesetzt wird.
Rehabilitation
Häufig wiederkehrende oder anhaltende Kreuzschmerzen können zu längeren Fehlzeiten im Beruf führen und den Alltag beeinträchtigen. Dann besteht unter Umständen die Möglichkeit, eine ambulante oder stationäre Rehabilitation zu machen. Ziel ist, die Beschwerden so gut in den Griff zu bekommen, dass ein normaler Alltag wieder möglich ist. Eine Rehabilitation kommt also nicht nur bei einer drohenden Erwerbsminderung, sondern auch bei längeren Fehlzeiten infrage. Sie wird über die hausärztliche Praxis beantragt.
Oft besteht eine Rehabilitation aus einer sogenannten multimodalen Schmerzbehandlung. Sie umfasst beispielsweise Physio-, Bewegungs- und Verhaltenstherapie sowie Schulungen und Entspannungstechniken. Die Therapie sollte auf die persönliche Situation abgestimmt sein. Eine Rehabilitation dauert in der Regel drei Wochen.
Multimodale Schmerzbehandlungen werden meist ambulant, manchmal auch teil- oder vollstationär in spezialisierten Kliniken durchgeführt. Dafür ist dann eine Einweisung ins Krankenhaus nötig.
Leben und Alltag
Chronische Kreuzschmerzen können körperlich und psychisch sehr belastend sein. Viele Betroffene entwickeln aber mit der Zeit Strategien, um besser mit den Schmerzen umzugehen und die Beschwerden zu bewältigen.
Wichtig ist, auch bei chronischen Schmerzen aktiv zu bleiben und sich nicht zu sehr einschränken zu lassen. Denn wer sich aufgrund der Beschwerden zurückzieht, riskiert einen Teufelskreis, in dem sich Schmerzen, schädliche Gedanken, Rückzug, Ängste und ein ungesundes Schonverhalten gegenseitig immer weiter verstärken. Um das zu vermeiden, sollte man sich von den Schmerzen nicht daran hindern lassen, Dinge zu tun, die Freude bereiten – das kann nicht zuletzt auch von den Schmerzen ablenken.
Weitere Informationen
Die Hausarztpraxis ist meist die erste Anlaufstelle, wenn man krank ist oder bei einem Gesundheitsproblem ärztlichen Rat braucht. Informationen zur Gesundheitsversorgung in Deutschland helfen dabei, sich im Gesundheitssystem zurechtzufinden und eine passende Arztpraxis zu finden. Mit dieser Frageliste kann man sich auf den Arztbesuch vorbereiten.
Quellen
Anheyer D, Haller H, Barth J et al. Mindfulness-Based Stress Reduction for Treating Low Back Pain: A Systematic Review and Meta-analysis. Ann Intern Med 2017; 166(11): 799-807.
Chenot JF, Greitemann B, Kladny B et al. Nichtspezifischer Kreuzschmerz. Dtsch Arztebl Int 2017; 114(51-52): 883-890.
Chou R, Deyo R, Friedly J et al. Nonpharmacologic Therapies for Low Back Pain: A Systematic Review for an American College of Physicians Clinical Practice Guideline. Ann Intern Med 2017; 166(7): 493-505.
Hartvigsen J, Hancock MJ, Kongsted A et al. What low back pain is and why we need to pay attention. Lancet 2018; 391(10137): 2356-2367.
Hayden JA, Ellis J, Ogilvie R et al. Exercise therapy for chronic low back pain. Cochrane Database Syst Rev 2021; (9): CD009790.
Kasch R, Truthmann J, Hancock MJ et al. Association of Lumbar MRI Findings with Current and Future Back Pain in a Population-based Cohort Study. Spine (Phila Pa 1976) 2022; 47(3): 201-211.
National Institute for Health and Care Excellence (NICE). Low Back Pain and Sciatica in Over 16s: Assessment and Management. 2016.
Pocovi NC, de Campos TF, Christine Lin CW et al. Walking, Cycling, and Swimming for Nonspecific Low Back Pain: A Systematic Review With Meta-analysis. J Orthop Sports Phys Ther 2022; 52(2): 85-99.
Pocovi NC, Lin CC, French SD et al. Effectiveness and cost-effectiveness of an individualised, progressive walking and education intervention for the prevention of low back pain recurrence in Australia (WalkBack): a randomised controlled trial. Lancet 2024; 404(10448): 134-144.
Skelly AC, Chou R, Dettori JR et al. Noninvasive Nonpharmacological Treatment for Chronic Pain: A Systematic Review Update. (AHRQ Comparative Effectiveness Reviews; No. 227). 2020.
Steffens D, Maher CG, Pereira LS et al. Prevention of Low Back Pain: A Systematic Review and Meta-analysis. JAMA Intern Med 2016; 176(2): 199-208.
Van der Gaag WH, Roelofs PD, Enthoven WT et al. Non-steroidal anti-inflammatory drugs for acute low back pain. Cochrane Database Syst Rev 2020; (4): CD013581.
Wallwork SB, Braithwaite FA, O'Keeffe M et al. The clinical course of acute, subacute and persistent low back pain: a systematic review and meta-analysis. CMAJ 2024; 196(2): E29-E46.
IQWiG-Gesundheitsinformationen sollen helfen, Vor- und Nachteile wichtiger Behandlungsmöglichkeiten und Angebote der Gesundheitsversorgung zu verstehen.
Ob eine der von uns beschriebenen Möglichkeiten im Einzelfall tatsächlich sinnvoll ist, kann im Gespräch mit einer Ärztin oder einem Arzt geklärt werden. Gesundheitsinformation.de kann das Gespräch mit Fachleuten unterstützen, aber nicht ersetzen. Wir bieten keine individuelle Beratung.
Unsere Informationen beruhen auf den Ergebnissen hochwertiger Studien. Sie sind von einem Team aus Medizin, Wissenschaft und Redaktion erstellt und von Expertinnen und Experten außerhalb des IQWiG begutachtet. Wie wir unsere Texte erarbeiten und aktuell halten, beschreiben wir ausführlich in unseren Methoden.
Aktualisiert am 20.08.2025
Nächste geplante Aktualisierung: 2028




Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG)